
期間限定キャンペーン中!
Contents
要支援・要介護(要介護状態区分、要介護度)とは、日常生活でどのくらいのサポート(支援・介護)を必要とするのか、介護の必要度合いを示すものです。この区分によって、公的介護保険制度で利用できる介護サービスの内容や量(上限額)が変わってきます。
この記事では、要支援と要介護の区分の違いや認定までの流れ、それぞれの区分で受けられるサービスなどについて詳しく解説します。
※本記事の内容は公開日時点の情報となります。法令や情報などは更新されていることもありますので、最新情報を確かめていただくようお願いいたします。
要支援・要介護とは?
高齢者の介護を社会全体で支え合う公的介護保険制度では、寝たきりや認知症などで常に介護が必要な状態(要介護状態)になった方や、家事や身支度などの日常生活に支援が必要な状態(要支援状態)になった方が介護サービスを受けられます。
利用できる介護サービス内容や、月々に利用できるサービスの量(上限額)は、日常生活における支援や介護の必要度合いに応じて定められており、その基準となるのが要支援・要介護の区分(要介護状態区分、要介護度)です。[参考1]
参考1:厚生労働省「要介護認定に係る制度の概要」
要支援・要介護の区分
要介護状態区分(要介護度)は、要支援1・2と要介護1〜5の7段階、および要支援・要介護状態に該当しない「自立(非該当)」に区分されています。
1.自立(非該当)
要支援状態、要介護状態に該当せず、日常生活に介護サービスなどの支援が必要ない状態は「自立」に区分されます。
歩行や起き上がり、食事、排泄、入浴などの日常生活における基本的な動作を自分でおこなうことができ、家事や買い物、薬の内服、電話の利用、金銭管理などの手段的日常生活動作をおこなう能力もある状態です。[参考2]
2.要支援状態
要支援状態とは、食事、排泄、入浴など日常生活における基本的な動作はほぼ自分でおこなうことができるものの、家事や日常生活に支援を必要とする状態をいいます。[参考2]
要支援状態は、要支援1と要支援2の2段階に区分されています。各区分の状態の目安は下表のとおりです。
要支援状態の目安[参考2][参考3]
| 区分 | 状態の目安 |
| 要支援1 | 日常生活における基本的な動作はほぼ自分ひとりでできるが、入浴などに一部介助が必要な状態。 |
| 要支援2 | 立ち上がりや歩行が不安定、排泄、入浴などで一部介助が必要な状態。適切な介護保険サービスの利用により、明らかな要介護状態への移行を防ぐことができる可能性がある。 |
※あくまでも目安であり、実際の状態と合致しない場合があります。
3.要介護状態
要介護状態とは、食事、排泄、入浴など日常生活における基本的な動作についても自分でおこなうことが難しく、何らかの介護を必要とする状態をいいます。[参考2]
要介護状態は、要介護1から要介護5までの5段階に区分されています。各区分の状態の目安は下表のとおりです。
要介護状態の目安[参考2][参考3]
| 区分 | 状態の目安 |
| 要介護1 | 要支援状態から手段的日常動作をおこなう能力がさらに低下し、部分的な介護が必要な状態。 立ち上がりや歩行が不安定。排泄、入浴などで一部介助が必要。 |
| 要介護2 | 要介護1の状態に加え、日常生活動作についても部分的な介護が必要な状態。 起き上がりが自力では困難。排泄、入浴などで一部または全介助が必要。 |
| 要介護3 | 要介護2の状態と比較して、日常生活動作および手段的日常生活動作の両方の能力が著しく低下し、ほぼ全面的な介護が必要な状態。 起き上がり、寝返りが自力ではできない。排泄、入浴、衣服の着脱などで全介助が必要。 |
| 要介護4 | 要介護3の状態よりもさらに動作能力が低下し、介護なしには日常生活を営むことが難しい状態。 排泄、入浴、衣服の着脱など、多くの行為で全面的介助が必要。 |
| 要介護5 | 要介護4の状態よりもさらに動作能力が低下し、介護なしには日常生活を営むことがほぼ不可能な状態。 生活全般について全面的介助が必要。 |
※あくまでも目安であり、実際の状態と合致しない場合があります。
参考2:厚生労働省「介護保険制度における要介護認定の仕組み」
参考3:堺市「要介護度別の状態像の目安」
要介護認定の基準「要介護認定等基準時間」
要介護認定(要支援認定を含む、以下同様)とは、介護にどのくらい手間がかかるかによって要介護度を判定する手続きのことです。
要介護状態区分の判定は、全国一律の基準で客観的かつ公平におこなうため、コンピュータによる一次判定と、一次判定結果と主治医意見書などをもとに介護認定審査会(保健医療福祉の学識経験者で構成)がおこなう二次判定の二段階でおこなわれます。
コンピュータによる一次判定では、調査員による認定調査の結果に従って判定対象者を分類し、「1分間タイムスタディ・データ」の中から心身の状況が最も近い高齢者のデータを探し、そのデータをもとに要介護認定等基準時間を推計します。
1分間タイムスタディ・データとは、介護老人福祉施設や介護療養型施設などの施設に入所・入院している3,500人の高齢者について、48時間にわたりどのような介護サービスがどれくらいの時間にわたっておこなわれたかを調べた結果です。[参考4]
要介護認定等基準時間とは、その人の「能力」、「介助の方法」、「障害や現象(行動)の有無」から統計データに基づいて推計された介護に要する時間(介護の手間)を「分」という単位で示したものです。
この要介護認定等基準時間を次の5分野、8つの生活場面についてそれぞれ算出し、認知症加算との合計をもとに要介護状態区分(要介護度)が判定されます。
認知症加算とは、運動機能の低下していない認知症高齢者について、過去の全国での審査データを分析して得られた結果に基づいて、時間(介護の手間)を加算するものです。[参考5]
要介護認定等基準時間の分類[参考5]
| 直接生活介助 | 入浴、排泄、食事などの介護 |
| 間接生活介助 | 選択、掃除などの家事援助等 |
| 問題行動関連行為 (BPSD関連行為) | 徘徊に対する探索、不潔な行為に対する後始末等 |
| 機能訓練関連行為 | 歩行訓練、日常生活訓練などの機能訓練 |
| 医療関連行為 | 輸液の管理、褥瘡(じょくそう)の処置などの診療の補助等 |
※直接生活介助は、食事・排泄・移動・清潔保持の4つの生活場面にわけて推計されます。
要介護状態区分と要介護認定等基準時間の関係[参考5]
| 区分 | 要介護認定等基準時間 |
| 自立(非該当) | 25分未満 |
| 要支援1 | 25分以上32分未満 |
| 要支援2 | 32分以上50分未満 |
| 要介護1 | |
| 要介護2 | 50分以上70分未満 |
| 要介護3 | 70分以上90分未満 |
| 要介護4 | 90分以上110分未満 |
| 要介護5 | 110分以上 |
なお、要介護認定等基準時間は、あくまで介護の必要性をはかるものさしであり、実際に家庭でおこなわれる介護時間や受けられる介護サービスの時間とは異なります。[参考6]
参考4:厚生労働省「要介護認定はどのように行われるか」
参考5:厚生労働省「要介護認定介護認定審査会委員テキスト2009改訂版」p.35
参考6:厚生労働省「要介護認定はどのように行われるか」
要介護認定までの流れ

介護保険のサービスを受けるには、お住まいの市町村の窓口で要介護認定の申請をおこない、認定を受ける必要があります。ここでは、認定を受けるまでの流れを確認しておきましょう。[参考7]
1.申請をする
要介護認定の申請は、本人または代理人(家族など)がお住まいの市町村の窓口でおこないます。居宅介護支援事業者に申請を代行してもらうことも可能です。
65歳以上の方(第1号被保険者)が申請する場合
65歳以上の方(第1号被保険者)が申請する際には、介護保険被保険者証のほか、以下の書類・情報が必要です。[参考8]
【本人が手続きする場合】
- 介護保険要介護認定・要支援認定申請書
- 介護保険被保険者証
- 主治医の氏名・医療機関名・所在地・電話番号
- 個人番号(マイナンバー)の確認できるもの
- 身元確認ができるもの(個人番号カード、運転免許証など)
【代理人が手続きする場合】
- 介護保険要介護認定・要支援認定申請書
- 介護保険被保険者証
- 主治医の氏名・医療機関名・所在地・電話番号
- 本人の個人番号(マイナンバー)の確認できるもの、またはその写し
- 代理権の確認ができるもの(介護保険被保険者証、委任状など)
- 代理人の身分確認ができもの(個人番号カード、運転免許証など)
40〜64歳までの方(第2号被保険者)が申請する場合
特定疾病が原因で介護や支援が必要になった40〜64歳までの方(第2号被保険者)が申請する際には、医療保険証のほか、以下の書類・情報が必要です。
【本人が手続きする場合】
- 介護保険要介護認定・要支援認定申請書
- 医療保険の被保険者証
- 主治医の氏名・医療機関名・所在地・電話番号
- 個人番号(マイナンバー)の確認できるもの
- 身元確認ができるもの(個人番号カード、運転免許証など)
【代理人が手続きする場合】
- 介護保険要介護認定・要支援認定申請書
- 医療保険の被保険者証
- 主治医の氏名・医療機関名・所在地・電話番号
- 本人の個人番号(マイナンバー)の確認できるもの、またはその写し
- 代理権の確認ができるもの(介護保険被保険者証、委任状など)
- 代理人の身分確認ができるもの(個人番号カード、運転免許証など)
要介護認定の申請をする際には、あらかじめ主治医に相談しておく必要があります。かかりつけ医が複数いる場合には、本人の心身の状態を最もよく把握している医師を主治医にしてください。入院または入所している場合には、原則入院・入所先の担当医師を主治医にします。
40〜64歳までの方(第2号被保険者)が申請する場合は、主治医に特定疾病名を確認しておきましょう。
参考7:厚生労働省「「介護事業所・生活関連情報検索」介護保険の解説/サービス利用までの流れ」
参考8:豊島区「「介護保険サービスの利用について」申請から介護サービスを利用するまで」
2.認定調査(訪問による聞き取りや動作確認)
心身の状態を確認するため、市町村などの調査員が自宅や施設を訪問し、認定調査(聞き取り・動作確認)をおこないます。
認定調査では、本人が現在受けているサービスの状況(在宅利用・施設利用)や置かれている状況(家族状況・住宅環境・傷病・既往症など)についての「概況調査」と、能力や介助の方法、障害や現象(行動)の有無についての「基本調査」がおこなわれます。
基本調査の調査項目は、次の67項目で構成されています。[参考9]
- 身体機能・起居動作(13項目)
- 生活機能(12項目)
- 認知機能(9項目)
- 精神・行動障害(15項目)
- 社会生活への適応(6項目)
- 過去14日間にうけた特別な医療について(12項目)
参考9:厚生労働省「要介護認定 認定調査員テキスト2009改訂版」
3.主治医意見書の作成依頼
本人の心身の状態について、市町村が主治医に医学的意見を求め、主治医意見書の作成を依頼します。申請者に意見書作成料の自己負担はありません。主治医がいない場合は、市町村の指定医の診察が必要です。
4.一次判定
認定調査の結果と主治医意見書の一部の項目はコンピュータに入力され、全国一律の判定方法で要介護度の判定がおこなわれます(一次判定)。
一次判定のコンピュータシステムでは、認定調査の項目ごとに選択肢が設けられ、調査結果に従って判定対象者を分類、1分間タイムスタディ・データ(前述)の中から心身の状況が最も近い高齢者のデータを探し出し、そのデータをもとに要介護認定等基準時間が推計されます(樹形モデル)。
5.二次判定
一次判定の結果と主治医意見書に基づいて、保健医療福祉の学識経験者で構成される介護認定審査会で要介護度の最終的な判定がおこなわれます(二次判定)。
6.認定・通知
市町村が介護認定審査会の判定結果に基づいて要介護認定をおこない、申請者に認定結果(非該当、要支援1・2、要介護1〜5)が通知されます。
認定の通知は、申請から原則30日以内におこなわれます。[参考10]
参考10:厚生労働省「「介護事業所・生活関連情報検索」介護保険の解説/サービス利用までの流れ」
要支援・要介護で受けられるサービス
介護保険で利用できるサービスには、要支援(要支援1・2)と認定された方が利用できる介護予防サービス(予防給付)と、要介護(要介護1〜5)と認定された方が利用できる介護サービス(介護給付)があります。おおまかに分類すると次のようなものです。[参考11]
- 介護サービスの利用にかかる相談やケアプランの作成
- 自宅で受けられる家事援助などのサービス
- 施設などに出かけて日帰りでおこなうサービス
- 施設などで生活・宿泊しながら、長期または短期で受けられるサービス
- 訪問・通い・宿泊を組み合わせて受けられるサービス
- 福祉用具の利用にかかるサービス
参考11:厚生労働省「「介護事業所・生活関連情報検索」公表されている介護サービスについて」
1.介護予防サービス(予防給付)
要支援1または2の認定を受けた方は、介護予防サービス(予防給付)を利用できます。介護予防サービスとは、生活機能を維持・向上させ、要介護状態の予防につながるサービスで、後述する介護サービスよりも軽度者向けの内容、期間、方法で提供されるものです。
介護予防サービスには、次のようなものがあります。[参考12]
- 介護予防訪問入浴介護
- 介護予防訪問看護
- 介護予防訪問リハビリテーション
- 介護予防居宅療養管理指導
- 介護予防通所リハビリテーション
- 介護予防短期入所生活介護(ショートステイ)
- 介護予防短期入所療養介護
- 介護予防特定施設入居者生活介護
- 介護予防福祉用具貸与
2.介護サービス(介護給付)
要介護1〜5の認定を受けた方は、介護サービス(介護給付)を利用できます。
介護サービスには、次のようなものがあります。[参考12]
- 訪問介護(ホームヘルプサービス)
- 訪問入浴介護
- 訪問看護
- 訪問リハビリテーション
- 居宅療養管理指導
- 通所介護(デイサービス)
- 通所リハビリテーション
- 短期入所生活介護(ショートステイ)
- 短期入所療養介護
- 特定施設入居者生活介護
- 福祉用具貸与
介護(介護予防)サービスを利用するには、介護(介護予防)サービス計画書(ケアプラン)の作成が必要です。
要支援1または2の方は地域包括支援センター、要介護1以上の方は、介護支援専門員(ケアマネージャー)のいる市町村指定の居宅介護支援事業者(ケアプラン作成事業者)へ相談しましょう。[参考13]
参考12:厚生労働省老健局総務課「公的介護保険制度の現状と今後の役割 平成30年度」
参考13:厚生労働省「「介護事業所・生活関連情報検索」介護保険の解説/サービス利用までの流れ」
要支援・要介護の支給限度額
介護保険サービスを利用する場合、利用者は原則として介護サービスにかかった費用の1割(一定以上の所得がある方は2割または3割、以下同様)を負担します。介護保険施設を利用する場合には、居住費、食費、日常生活費の負担も必要です。
居宅サービスには、1割の自己負担で利用できるサービスの量に要介護度に応じた上限(支給限度額)が設けられています。限度額を超えてサービスを利用した場合は、超えた分が全額自己負担になります。
要介護度別の1ヵ月あたりの支給限度額は下表のとおりです。[参考14]
| 要介護状態区分 | 1ヵ月あたりの支給限度額(区分支給限度額)※ |
| 要支援1 | 50,320円(5,032単位) |
| 要支援2 | 105,310円(10,531単位) |
| 要介護1 | 167,650円(16,765単位) |
| 要介護2 | 197,050円(19,705単位) |
| 要介護3 | 270,480円(27,048単位) |
| 要介護4 | 309,380円(30,938単位) |
| 要介護5 | 362,170円(36,217単位) |
※実際の支給限度額は金額ではなく単位で決められており、利用するサービスの種類によって1単位あたりの単価が異なります。表中の支給限度額は1単位10円で計算した金額の目安です。
参考14:厚生労働省「「介護事業所・生活関連情報検索」サービスにかかる利用料」
介護を見据えてこれからできること

介護への備えとして介護保険制度が用意されていますが、それだけで万全とはいえません。介護を見据えてご自身で何ができるのかを確認し、行動に移していきましょう。
1.介護費用の目安を把握しておく
介護費用は、介護の必要度合いや介護が必要な期間によって変わってくるため、一概にいくらかかるとはいえません。しかし、いくら必要なのか全く見当がつかない状態もまた不安なものです。まずは介護費用の目安を把握しておきましょう。
生命保険文化センターが実施した「2021(令和3)年度生命保険に関する全国実態調査」によると、介護に要した一時費用の平均額は74万円※、月々の費用の平均は8.3万円※、介護期間の平均は61.1ヵ月(5年1ヵ月)となっています(※費用には公的介護保険サービスの自己負担費用を含む)。[参考15]
介護費用(一時的な費用の合計額)

介護費用(一時的な費用の合計額)・要介護度別
| 公的介護保険の利用経験あり | 要支援1 | 101万円 |
| 要支援2 | 37万円 | |
| 要介護1 | 39万円 | |
| 要介護2 | 61万円 | |
| 要介護3 | 98万円 | |
| 要介護4 | 48万円 | |
| 要介護5 | 107万円 | |
| 平均額(要支援1〜要介護5) | 74万円 | |
| 公的介護保険の利用経験なし | 90万円 | |
※「かかった費用はない」との回答は0円として平均を算出、要支援1はサンプルが30未満
介護費用(月額)
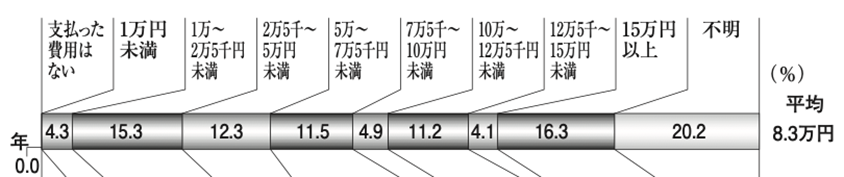
介護費用(月額)・要介護度別
| 公的介護保険の利用経験あり | 要支援1 | 4.1万円 |
| 要支援2 | 7.2万円 | |
| 要介護1 | 5.3万円 | |
| 要介護2 | 6.6万円 | |
| 要介護3 | 9.2万円 | |
| 要介護4 | 9.7万円 | |
| 要介護5 | 10.6万円 | |
| 平均額(要支援1〜要介護5) | 8.3万円 | |
| 公的介護保険の利用経験なし | 6.9万円 | |
※「支払った費用はない」との回答は0円として平均を算出
介護期間
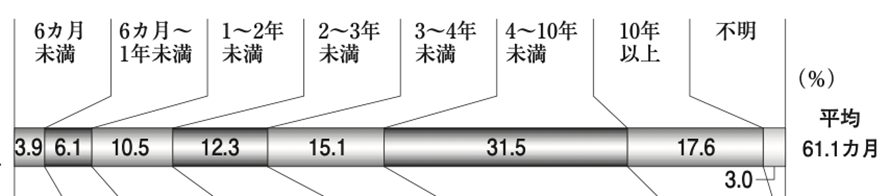
平均値(一時費用74万円、月額8.3万円、介護期間5年1ヵ月)を用いて算出した介護費用の総額は約580万円です。これが介護費用のおおよその目安になります。
参考15:生命保険文化センター「2021(令和3)年度生命保険に関する全国実態調査」
2.自身の介護について周りに伝えておく
自身に介護が必要となった場合にどうして欲しいのか、あらかじめ家族など周りの人に伝えておくことも大切です。
住み慣れた自宅で介護をして欲しい、なるべく家族に負担をかけずに済むよう施設に入所したいなど、現時点での考えを共有しておきましょう。
施設の入居費用や自宅のリフォーム費用など、介護の方針によってはまとまったお金が必要になることもあるため、早めの準備が重要になります。
3.相談できるところを把握しておく
介護について疑問や不安が生じたときは、適切な相談先に相談して解決することが大切です。介護に関する相談先としては、地域包括支援センターやお住まいの市町村、医療機関などの相談窓口があります。
すべての市町村に設置されている地域包括センターには、保健師・社会福祉士・主任介護支援専門員(ケアマネージャー)などの専門職員が配置されており、介護に関する相談や介護予防ケアプランの作成などを依頼できます。[参考16]
市町村の役所・役場にも、高齢者福祉課などの名称で高齢者向けの相談窓口が設置されており、介護についての相談に応じてもらえます。
病気やケガで通院・入院をしている方は、病状を把握している、かかりつけ医に相談しても良いでしょう。地域連携相談センターが設置されている病院もあり、医療ソーシャルワーカーに医療費や生活費、福祉制度などのサービスについて相談したり、看護師に介護や訪問診療などについて相談したりできます。
参考16:厚生労働省「地域包括支援センターについて」
4.保険の見直しや加入の検討をしてみる
介護は長期にわたるケースも多く、10年以上介護を要する方が約2割というデータもあります。[参考17]その費用を公的介護保険や貯蓄だけでカバーしようとすると、お金が足りなくなってしまうのではないかという不安がつきまといます。
このような不安を軽減・解消する方法の1つが、介護費用の備えとなる介護保険や医療保険への加入です。介護が必要になるのは高齢になってからと思われるかもしれません。しかし、若い方でも病気やケガなどが原因で介護が必要になるリスクはあります。また、年齢が上がるほど保険料は高くなり、健康上の問題で保険に加入できないリスクも高まります。
ご自身に介護が必要となったときの備えができているか、この機会に加入している保険の見直しや新規加入を検討してみましょう。
フコク生命の人気商品「未来のとびら」では、特約「あんしんケアダブル」で介護と認知症の費用に備えられます。要介護2以上または所定の要介護状態が継続したときは、生涯にわたって年金が支払われるため、介護が長期化しても安心です。所定の重度認知症に該当した場合には、年金額が加算されます。
あんしんケアダブルについて、詳しくはこちらをご覧ください。資料請求はこちらから。
参考17:生命保険文化センター「2021(令和3)年度生命保険に関する全国実態調査」
まとめ
要支援・要介護の区分は、公的介護保険制度で利用できる介護サービスの内容や量(上限額)を左右する重要な基準です。各区分で受けられる介護サービスの内容や量(上限額)や認定を受けるまでの流れはしっかり把握しておきましょう。
公的介護保険制度だけで介護費用をカバーするのはなかなか難しいため、ご自身での備えも重要です。介護が必要となった場合の希望もふまえ、貯蓄や保険で備えておきましょう。
※本記事の内容は公開日時点の情報となります。法令や情報などは更新されていることもありますので、最新情報を確かめていただくようお願いいたします。
竹国弘城(たけくに ひろき)
独立系FP、RAPPORT Consulting Office代表。証券会社、生損保代理店での勤務を経て独立。お金に関する相談や記事の執筆・監修を通じ、自分のお金の問題について自ら考え、行動できるようになってもらうためのサポートを行う。1級ファイナンシャルプランニング技能士、CFP®、証券外務員一種、宅地建物取引士
記事提供元:株式会社デジタルアイデンティティ








